糖尿病があると白内障になりやすい?進行しやすい理由と注意点
2026/03/05
糖尿病と白内障の関係
糖尿病を患っている方にとって、目の健康は特に注意すべきポイントです。
実は糖尿病患者の約60%が白内障を発症するというデータがあり、これは一般の方と比較して約5倍も高い発症率となっています。
さらに注目すべきは、20代から40代という若い世代でも発症しやすいという点です。
加齢による白内障とは異なり、糖尿病性白内障は進行スピードが速く、数ヶ月から1年程度で手術が必要になるほど視力が低下することもあります。
「最近、視界がかすむようになった」「明るい場所でまぶしく感じる」といった症状がある方は、早めの眼科受診をおすすめします。
糖尿病性白内障が起こるメカニズム
なぜ糖尿病の方は白内障になりやすいのでしょうか?
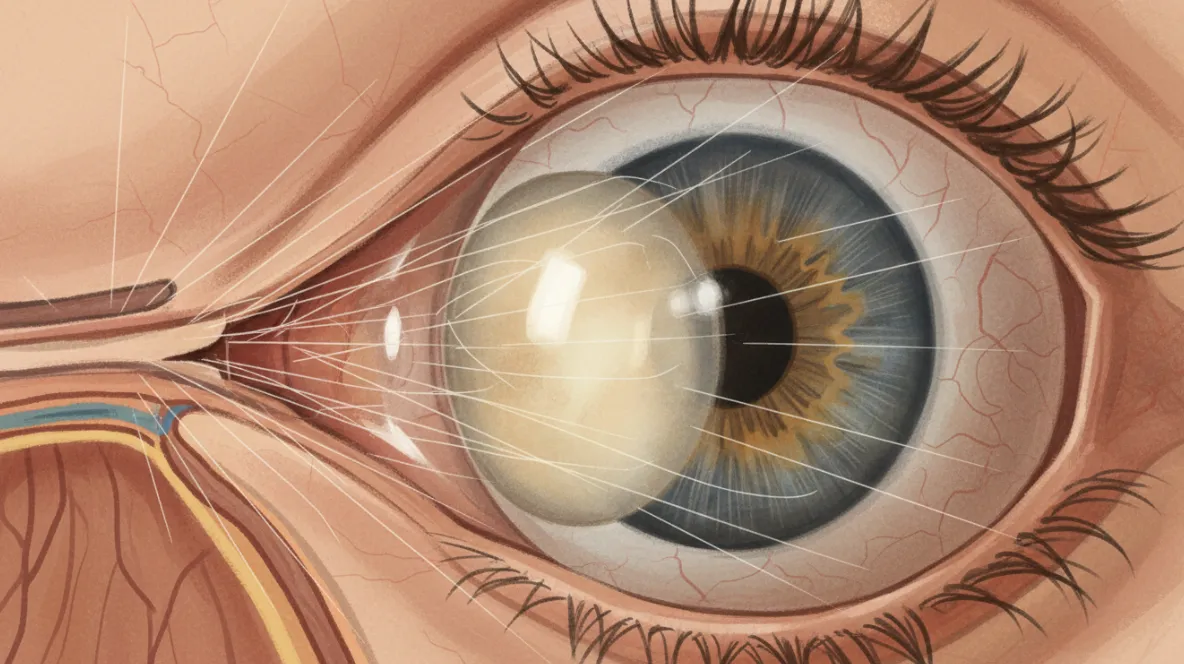
その原因は、高血糖状態が続くことで起こる水晶体の代謝異常にあります。血糖値が高い状態が続くと、アルドース還元酵素という酵素の働きにより、糖から糖アルコール(ソルビトール)が生成されます。
この糖アルコールは水晶体の中に蓄積され、細胞内の浸透圧を上昇させます。その結果、水晶体内の水分が増加し、水晶体が濁ってしまうのです。
加齢による白内障では水晶体が徐々に硬くなって濁るため進行が比較的遅いのですが、糖尿病性白内障では水晶体が柔らかいままの状態で皮質混濁や後嚢下白内障という速いスピードの濁り方をします。
特に後嚢下白内障は、水晶体の一番後ろがすりガラス状に濁るため、視力低下のスピードが非常に速いことが特徴です。
若年層でも発症する理由
通常、白内障は加齢に伴って発症する病気です。
しかし糖尿病性白内障の場合、20代から40代という若い世代でも発症するリスクがあります。これは高血糖による水晶体の代謝異常が、年齢に関係なく起こるためです。
若くして白内障を発症すると、目の「調節」という機能を失うため、老眼のような状態になりやすくなります。日常生活や仕事への影響も大きいため、血糖コントロールの重要性がより一層高まります。
糖尿病性白内障の特徴的な症状
糖尿病性白内障には、いくつかの特徴的な症状があります。
視界のかすみやぼやけ
最も一般的な症状が、視界のかすみやぼやけです。
特に水晶体周辺から中心部にかけて白濁する「皮質白内障」でよく見られます。視力検査では数値が下がっていないにも関わらず、実際には見えにくさを感じる状態です。
「メガネを新しくしても見えにくい」「文字を読むのが辛い」といった症状がある場合は要注意です。
急激な視力低下
後嚢下白内障では、視力の急激な低下が現れることがあります。
発症初期段階から明るいところで視界が悪く感じられるのが特徴で、他のタイプと比べて症状の進行が早く、突然視力が低くなったように感じられます。
数ヶ月から1年程度で手術が必要になるほど視力が低下することも珍しくありません。
まぶしさの増加
「天気の良い日にまぶしくて困る」「夜の運転時に対向車のライトがまぶしい」といった症状も、糖尿病性白内障の特徴です。
水晶体の濁りにより光が乱反射するため、通常よりも強いまぶしさを感じるようになります。これは日常生活に大きな支障をきたすため、早めの対処が必要です。
失明リスクと他の眼合併症
「白内障で失明するのでは?」と不安に思う方もいらっしゃるでしょう。
結論から申し上げますと、糖尿病性白内障そのもので失明することはほとんどありません。なぜなら糖尿病性白内障は、通常の白内障手術と同じ術式で治療が行えるからです。
しかしながら血糖値のコントロールがされていない場合、術後の感染症のリスクが高まるので注意が必要です。
その他注意すべきは、糖尿病性白内障を放置すると、失明する可能性のある「糖尿病網膜症」などの別の眼合併症の発見が遅れることがあるという点です。
糖尿病網膜症との関係
糖尿病患者のうち、糖尿病網膜症は30~40%、白内障は60%、緑内障は1%、外眼筋麻痺は0.2%という報告があります。
糖尿病網膜症は失明リスクの高い疾患であり、最も注意が必要です。
白内障により視界が悪くなると、網膜症の初期症状を見逃してしまう可能性があります。
そのため手術のタイミングは、ご自身の判断だけではなく、必ず眼科医と相談することが重要です。
糖尿病性白内障の治療法
糖尿病性白内障の治療法は、症状の進行度によって異なります。
初期段階の点眼治療
初期の治療法となるのが点眼治療です。
カリーユニ(ピレノキシン)などの点眼薬を用いて、症状の進行を遅らせるための治療を行います。ただし点眼治療は、あくまでも進行を遅らせる効果しか期待できません。
すでに低下してしまった視力を回復させたり、白内障を治療したりすることは不可能です。
白内障手術による視力回復
すでに低下している視力を回復させるには、白内障手術が必要です。
手術ではまず、濁っている水晶体を眼球から取り出します。そして人工の眼内レンズを移植し、水晶体の代わりとするのが基本の治療法です。
当院では日帰り白内障手術を行っており、手術時間はおよそ10分です。局所麻酔で痛みも少なく、翌日からほぼ普段通りの生活を送ることが可能です。
創口は縫合を必要とせず自己閉鎖するため、身体への負担も軽減されています。
眼内レンズの選択
眼内レンズには、単焦点眼内レンズと多焦点眼内レンズがあります。
単焦点眼内レンズは一定の距離にピントを合わせるのに優れています。多焦点眼内レンズは、見える幅が広いですが、ピントが甘い傾向があります。
若くして白内障手術をする場合が多いので、多焦点眼内レンズを希望される方が多いかもしれません。眼底に糖尿病網膜症などの異常がなければ、多焦点眼内レンズを選んでもよいでしょう。
しかし糖尿病網膜症などの異常がある場合は、多焦点眼内レンズではなく、単焦点眼内レンズで一定の距離を見やすくして、見にくいところはメガネで補った方がよいかもしれません。
当院では、患者様の目の状態・生活の質・希望の見え方をもとに最適なレンズを選択しています。
糖尿病性白内障の予防と管理
糖尿病性白内障を予防するには、日常生活での管理が重要です。
血糖コントロールの重要性
最も重要なのは、血糖値を適切にコントロールすることです。
高血糖状態が続くと水晶体の代謝異常が進行し、白内障の発症リスクが高まります。食事療法や運動療法、必要に応じた薬物療法により、血糖値を安定させることが大切です。
抗糖尿病薬の内服を始めてから5年以上経過すると非内服者に比べ約3倍白内障になりやすくなり、コントロールが悪い場合は白内障が急激に進行することがあります。
出典 日本白内障学会「白内障のリスクファクター〔紫外線、放射線、ステロイド薬、糖尿病〕」より作成
定期的な眼科検診
糖尿病を患っている方は、定期的な眼科検診が必須です。
初期段階では自覚症状がないことも多いため、症状が出る前に発見することが重要です。少なくとも年に1回、できれば半年に1回の眼科検診をおすすめします。
「少し見えにくい」「まぶたが重い」「目が乾く」などの小さな違和感も、早めの相談が大切です。
生活習慣の改善
紫外線も白内障のリスクファクターです。
屋外活動時には紫外線カット機能付きのサングラスやメガネを着用しましょう。帽子も有効ですが、それだけでは十分な効果はないのでサングラスやメガネの併用をおすすめします。
また、バランスの取れた食事や適度な運動、十分な睡眠など、基本的な生活習慣の改善も目の健康維持に役立ちます。
まとめ
糖尿病患者は白内障の発症率が約60%と高く、一般の方と比較して約5倍のリスクがあります。
高血糖による水晶体の代謝異常が原因で、20代から40代の若年層でも発症しやすく、加齢性白内障より進行が早いのが特徴です。
視界のかすみ、急激な視力低下、まぶしさの増加などの症状が現れたら、早めに眼科を受診してください。
糖尿病性白内障そのもので失明することはほとんどありませんが、放置すると糖尿病網膜症などの重篤な眼合併症の発見が遅れる可能性があります。
治療法としては、初期段階では点眼治療で進行を遅らせ、視力低下が進んだ場合は白内障手術により視力回復が可能です。
当院では日帰り白内障手術を行っており、手術時間はおよそ10分、局所麻酔で痛みも少なく、翌日からほぼ普段通りの生活を送ることができます。
予防には血糖コントロールが最も重要で、定期的な眼科検診と生活習慣の改善も欠かせません。
糖尿病を患っている方は、目の健康を守るために、かかりつけの眼科医と連携しながら適切な管理を続けていきましょう。
梅の木眼科クリニックでは、糖尿病性白内障をはじめとする眼疾患の診療を行っています。
診察から手術、術後のフォローまで院長自らが責任を持って対応し、患者様一人ひとりの目の健康を守るために丁寧な診察と分かりやすい説明を心がけています。
「最近見えにくい」「目に違和感がある」などの症状がある方は、お気軽にご相談ください。
【著者情報】熊谷悠太
日本眼科学会認定眼科専門医
2003年 聖マリアンナ医科大学医学部卒業、聖マリアンナ医科大学病院眼科学教室入局
2009年 聖マリアンナ医科大学大学院博士課程修了、桜ヶ丘中央病院眼科部長
2016年 聖マリアンナ医科大学横浜市西部病院眼科主任医長
2019年 梅の木眼科クリニック開院