急性緑内障はなぜ起こる?原因と発作時に取るべき正しい対処法と受診の目安
2026/04/16
急に目が痛くなり、頭痛や吐き気に襲われる・・・。
そんな症状が現れたら、それは「急性緑内障発作」かもしれません。放置すると数日で失明に至る可能性もある、非常に危険な状態です。
急性緑内障発作は、閉塞隅角緑内障を患っている方に起こりやすく、眼圧が急激に上昇することで激しい症状が現れます。この記事では、急性緑内障発作がなぜ起こるのか、その原因と前兆症状、そして発作時に取るべき正しい対処法について、眼科専門医の視点から詳しく解説します。
失明を防ぐために知っておくべき重要な情報をまとめましたので、ぜひ最後までご覧ください。
急性緑内障発作とは?閉塞隅角緑内障との関係
急性緑内障発作は、「閉塞隅角緑内障」を患っている方に起こる可能性がある、緊急性の高い眼科疾患です。
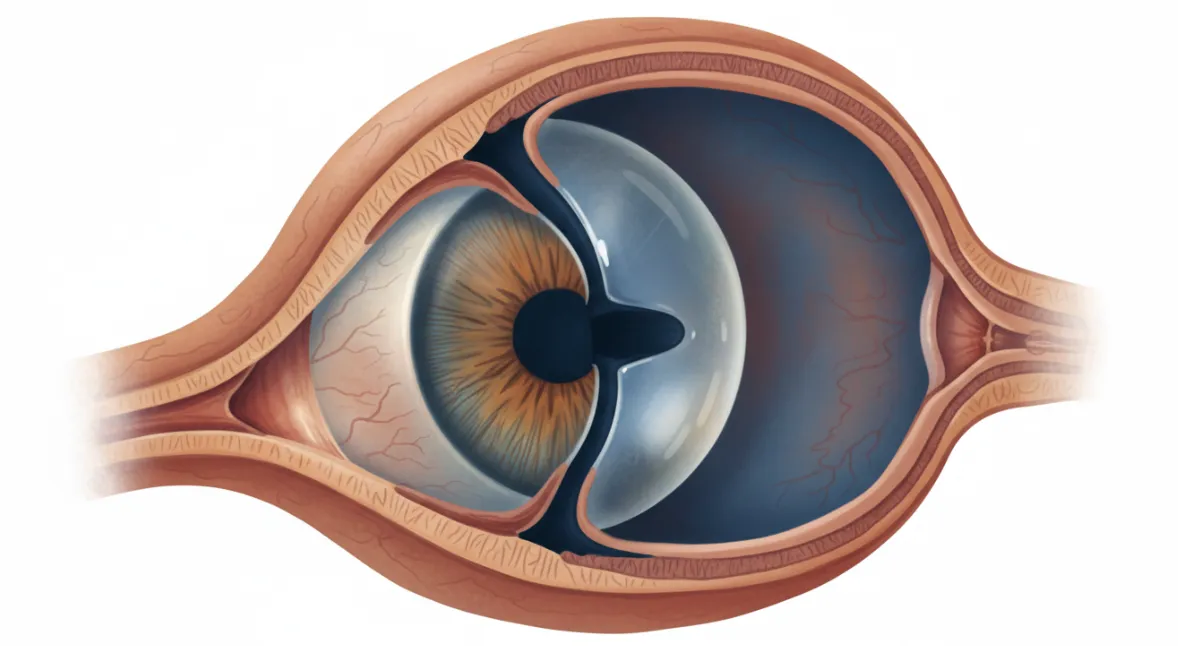
緑内障にはいくつかの種類がありますが、閉塞隅角緑内障は、目の中を満たす房水の出口である「隅角」という場所が狭くなったり、塞がったりすることで起きる緑内障です。
房水は毛様体でつくられ、水晶体と虹彩の間、次に虹彩と角膜の間へと流れたあと、隅角にあるシュレム管という排水管から目の外の血管へ排出されます。
房水がスムーズに排出されなければ、目の中には房水が溜まる一方になってしまいます。
房水が溜まると、空気をパンパンに入れた風船のように目の中が膨らみ、つまり「眼圧が高い」という状態になって、目と脳をつなぐ視神経を圧迫して傷つけてしまうのです。
視神経障害のメカニズム
視神経は約100万本の神経線維が束になったもので、障害された神経線維の場所により、それにつながっている部分の視野が欠けて見えなくなります。
ひとたび欠けた視野は、現代の医学では二度と取り戻すことができません。これが閉塞隅角緑内障のメカニズムです。閉塞隅角緑内障の方の隅角が完全に塞がったりして眼圧が急速に上昇すると、急性緑内障発作が起きて、救急治療が必要になる可能性があります。
急性緑内障発作が起こりやすい目の質
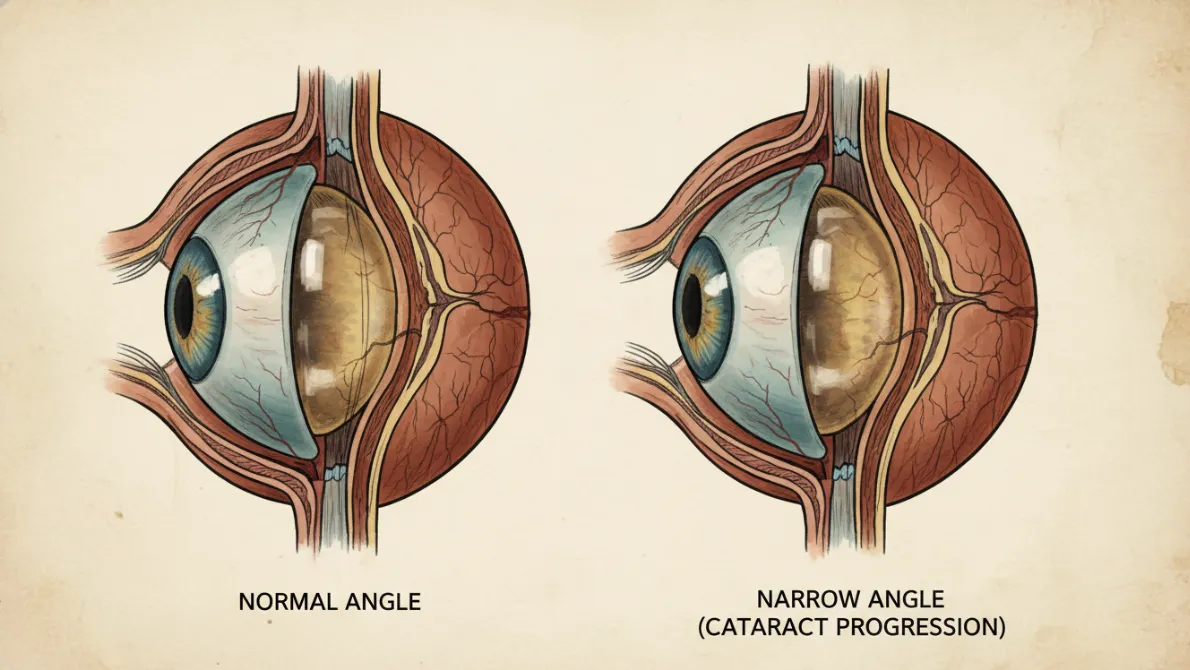
急性緑内障発作は、元々角膜と虹彩の距離が近い目の質(浅前房もしくは狭隅角といいます)を持っているとなりやすい傾向があります。
そのような目の質を持っている方は、若い頃は遠くがよく見えていたが、老眼鏡が早く必要になったと話されることが多いです。
浅前房(狭隅角)の場合、房水の出口である隅角が狭まったり、閉塞することで眼圧が高くなっていき、視野狭窄が出てくると、閉塞隅角緑内障と診断されます。
出典緑内障専門サイト「緑内障のなかでも恐ろしい急性緑内障発作とは?」より作成
急性緑内障発作の原因と発症のきっかけ
急性緑内障発作は、さまざまなきっかけで発症します。
短時間に水を多く飲んだり、炎天下で草むしりを1時間以上やっていたり(長時間のうつ伏せ体勢)、目以外の身体の病気で処方されている薬(抗コリン作用)が原因となるなど、きっかけは様々です。
白内障の進行と急性緑内障発作
さらに白内障が進行すると、水晶体がぶ厚く膨隆してしまい、虹彩が前方に押し出され、隅角がますます狭まってしまい、急激に眼圧が高くなることがあります。
多くの方では、白内障の進行が閉塞隅角の一因となっているため、現在は白内障手術を行うケースが増えています。
白内障手術の手法を用いて、角膜(黒目)に小さな切開部(創口)をつくって水晶体を取り出し、代わりに人工の眼内レンズを入れる手術です。
日常生活での発作のきっかけ
急性緑内障発作を起こさないようにするために、見え方の改善方法としてではなく発作の予防を目的として、白内障手術をお勧めすることがあります。
一般的な白内障手術と方法は同じで、水晶体を人工レンズに入れ替えることによりその厚みが約1/3になります。
虹彩を前に押し出していた水晶体が薄くなることによって、虹彩前面と角膜裏面の距離が遠ざかり、発作が起きなくなります。
閉塞隅角緑内障の方は、眼科以外の病気の治療で使っている内服薬や注射、手術などによって眼圧がさらに上昇する可能性もあります。できるだけ早く治療を開始して、急性緑内障発作の不安を遠ざけておくことをお勧めします。
急性緑内障発作の前兆症状と見分け方
急性緑内障発作では、急激に眼圧が上昇し、片眼の強い目の痛みやかすみ目のほか、頭痛、吐き気、嘔吐など様々な身体の症状が起こります。
放置してしまうと、数日で失明にいたる可能性もあり、非常に危険な状態のため、早急に治療を行うことが重要です。
脳疾患との見分け方
この症状は脳疾患に見間違われるため、眼科の受診が遅れてしまうことがあります。
このような症状が見られたら、まずは目の充血の有無と充血した目がかすんで見えるかを確認しましょう。その場合、急性緑内障発作の可能性が高いため、眼科を受診するようにしてください。
特に頭痛、吐き気、嘔吐は脳疾患や心臓疾患の発作的症状と間違われやすく、眼科の治療にたどり着くのが遅くなるケースも少なくありません。
自覚症状が現れにくい緑内障
そもそも緑内障は自覚症状が現れにくいため、定期的に眼科の検査を受けていない場合、本人さえ閉塞隅角緑内障であることを知らないまま発作に襲われることが多いのです。
急性緑内障発作で眼圧が上昇した状態が続くと、圧迫を受けた視神経が障害される可能性が高まります。放置すれば次第に視野の欠損が大きくなり、1週間ほど経ったころには失明する最悪の事態も考えられます。
ですから急性緑内障発作を起こしたときは、必ず緊急の措置を受けなくてはなりません。
けれど、それ以上に大切なことは「急性緑内障発作を起こさないよう、閉塞隅角緑内障を治療しておく」という予防対策です。
「私は閉塞隅角緑内障だ」とわかっていれば、発作が起きるのを防ぐ方法はすでにいくつも確立されているからです。
出典緑内障専門サイト「緑内障のなかでも恐ろしい急性緑内障発作とは?」より作成
急性緑内障発作時の正しい対処法と治療方法
発作を起こしたら、早急に眼圧を下げる必要があります。 治療は以下のものを行います。
点眼・点滴による初期治療
縮瞳薬(ピロカルピン)の頻回点眼やマンニトールなどの高浸透圧薬の急速点滴を行います。
眼圧が低くなれば頭痛や眼痛は軽くなってきますが、眼圧が下がりきらない場合は下記治療を加えます。
レーザー虹彩切開術
周辺部の虹彩にレーザーで穴をあけ、滞った房水の流れを改善させ、早急に眼圧を下げます。
角膜が悪いと虹彩に焦点が合わず、虹彩に穴が開かないことがあり、手術が必要になります。
急性緑内障発作を起こした反対眼にも、後日予防目的にレーザーを行います。以前はこのレーザーはよく行われていましたが、レーザーにより角膜に悪影響が出ることが知られている現在では、レーザー治療は行わず予防的な白内障手術が行われます。
白内障手術による根本的治療
緑内障なのに、なぜ白内障手術と思われるかもしれませんが、急性緑内障発作を発症しやすい浅前房眼は、白内障を併発しています。
水晶体の厚さは、成人の標準で約4mm。眼内レンズの厚さは、ごくごく薄いため、目の中のスペースに余裕が生じて眼圧を抑えることができるのです。
通常は、白内障にかかって白く濁った水晶体を眼内レンズに替えるのが白内障治療としての白内障手術ですが、急性緑内障発作の治療の場合は、白内障が比較的軽くても水晶体を取り除きます。
当院では、患者様一人ひとりに合った治療法をオーダーメイドのように相談しながら決定していく方針をとっており、点眼治療、SLTレーザー治療、白内障手術の際のMIGS併用に対応しています。
専門的な検査と丁寧な説明を心がけ、患者様の生活の質を守るための早期発見・治療を重視した診療を提供しています。
レーザー治療は痛みも少なく日帰りで実施可能で、必要時は当日対応できる体制を整えています。
受診すべきタイミングと定期検査の重要性
浅前房眼は以前見え方が良く目の質が良いと自信を持っていた方の多くにみられます。
自覚症状はありませんし、残念ながら急性緑内障発作を起こしてから、眼科で発見される方もまだ多いです。一旦発作を起こしてしまうと、その後ずっと見えづらさを抱えていくことになります。
発作で失った視野は回復することができないため、早期発見が大切です。
40歳以上の方は定期検査を
緑内障は40歳以上の方の約20人に1人が緑内障であることが疫学調査で分かっており、最近は、健診やたまたま違う症状で眼科にかかり見つかることが多くなりました。
目の痛みや吐き気などの激しい症状を起こす急性の緑内障ではないかぎり、一般的に緑内障では自覚症状はほとんどなく、知らないうちに病気が進行していることが多くあります。
一度障害された神経はもとに戻す方法はありません。緑内障の治療は病気の進行をくい止めることが目標となります。したがってできるだけ早期に発見し、治療を開始することが大切です。
当院での検査体制
当院では眼圧検査、眼底検査、視野検査、眼底3次元画像解析(OCT)により、緑内障の早期発見、定期検査および治療を行っております。
視機能を維持するためにも一度眼科受診をお勧めし、定期的に検査を受けるようにしましょう。緑内障や糖尿病網膜症は視力を脅かす重要な眼疾患であり、早期発見と治療が必須です。症状が乏しいため、自覚症状が出る前に検査が必要です。
眼圧を下げる治療が進行予防の鍵で、個別の治療法を提案しますので、ぜひご相談ください。
出典梅の木眼科クリニック「緑内障・糖尿病網膜症」より作成
まとめ:失明を防ぐために今すぐできること
急性緑内障発作は、閉塞隅角緑内障を患っている方に起こる可能性がある、非常に危険な眼科疾患です。
急激な眼圧上昇により、目の激痛、頭痛、吐き気、嘔吐などの症状が現れ、放置すると数日で失明に至る可能性もあります。しかし、早期発見と適切な治療により、発作を予防することが可能です。
特に40歳以上の方、若い頃は遠くがよく見えていたが老眼鏡が早く必要になった方は、定期的な眼科検査を受けることをお勧めします。
一度失った視野は取り戻すことができないため、早期発見・早期治療が何より重要です。
当院では、眼圧検査、眼底検査、視野検査、眼底3次元画像解析(OCT)による早期発見、点眼治療、SLTレーザー治療、MIGS(小切開緑内障手術)まで一貫した治療に対応しています。
患者様一人ひとりに合った治療法を、ご相談しながら決定していく方針をとっております。
緑内障や急性緑内障発作について、ご不安やご質問がございましたら、どうぞお気軽にご相談ください。詳しい検査内容や治療方法については、梅の木眼科クリニックの緑内障専門ページをご覧ください。
【著者情報】熊谷悠太
日本眼科学会認定眼科専門医
2003年 聖マリアンナ医科大学医学部卒業、聖マリアンナ医科大学病院眼科学教室入局
2009年 聖マリアンナ医科大学大学院博士課程修了、桜ヶ丘中央病院眼科部長
2016年 聖マリアンナ医科大学横浜市西部病院眼科主任医長
2019年 梅の木眼科クリニック開院