眼瞼下垂の原因とは?加齢だけじゃない見逃せない病気との関係
2026/04/15
最近、まぶたが重く感じたり、視界が狭くなったと感じることはありませんか?
それは単なる疲れではなく、「眼瞼下垂」という状態かもしれません。
眼瞼下垂は、上まぶたが下がってしまい瞳孔の上まで充分に上げられない状態を指します。多くの方が「年齢のせい」と考えがちですが、実は加齢以外にも様々な原因が隠れているのです。視界の障害だけでなく、頭痛や肩こりの原因となることもあり、日常生活に大きな影響を及ぼします。
本記事では、眼瞼下垂の原因について詳しく解説し、加齢以外に考えられる病気との関連についてもお伝えします。
眼瞼下垂とは何か?基本的な理解
眼瞼下垂症とは、顔を正面に向けた時にまぶたが瞳孔の上まで充分に上げられない状態のことです。
片側だけの場合もあれば、両側に起こる場合もあります。正常な状態では黒目の上方にまぶたが少しかかっている程度ですが、眼瞼下垂になるとまぶたが瞳孔にかかったり、場合によっては瞳孔を完全にふさいでしまうこともあります。
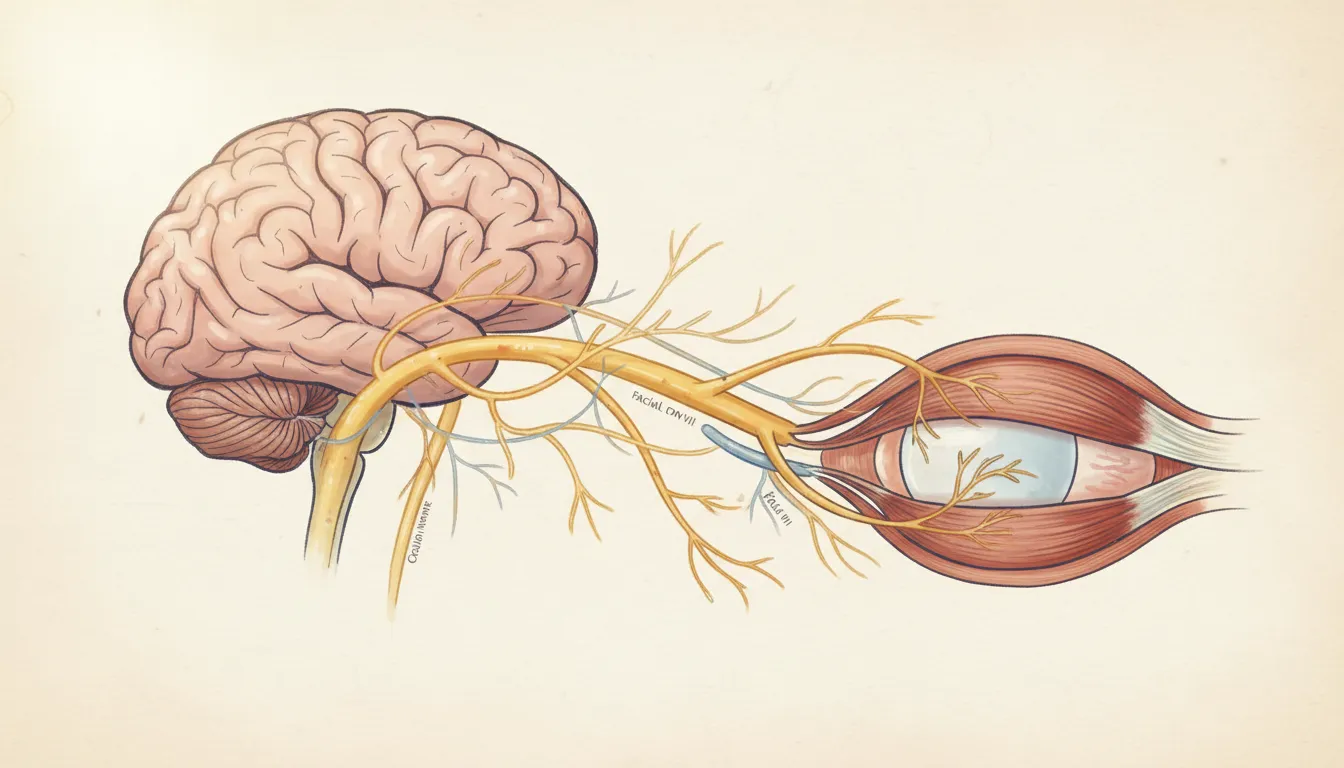
まぶたを上げ下げする仕組みは複雑です。
主に「上眼瞼挙筋」という筋肉が瞼板という硬い組織を持ち上げることで、まぶたが開きます。この上眼瞼挙筋は動眼神経によって支配されており、さらに「ミュラー筋」という交感神経支配の筋肉も瞼板の挙上を助けています。
これらの筋肉や神経、あるいは筋肉と瞼板をつなぐ腱膜に何らかの問題が生じると、眼瞼下垂が起こるのです。
眼瞼下垂は見た目の問題だけではありません。視界が狭くなることで日常生活に支障をきたすだけでなく、無意識におでこの筋肉を使ってまぶたを上げようとするため、額に深いシワができたり、眼精疲労や頭痛、肩こりの原因となることもあります。
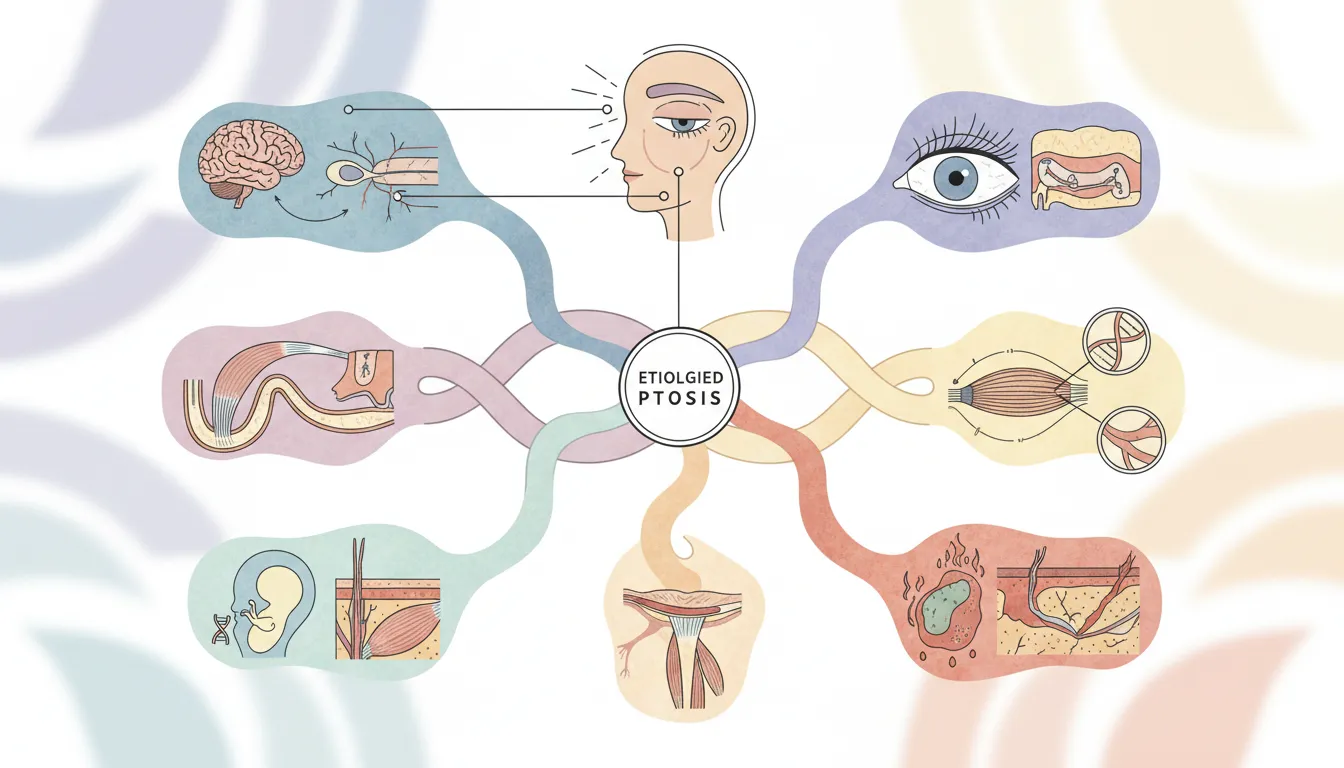
眼瞼下垂の主な原因・・・加齢だけではない
眼瞼下垂の原因は、大きく「先天性」と「後天性」に分けられます。
先天性眼瞼下垂の原因
先天性眼瞼下垂は、生まれつきまぶたを上げる筋肉である上眼瞼挙筋の働きが不良な状態です。
上眼瞼挙筋自体の発達異常や、それを動かす神経の発達異常によるものと考えられています。約80%が片側性で、下垂のある方の眼では下方でしかものが見えないため、顎を上げた姿勢をとることが多くなります。
また、眉毛を上げてものを見るようになるのも特徴です。
程度が強い場合は視力の発達に影響するため、眼科での診察と経過観察が必要となります。
後天性眼瞼下垂の原因
後天性眼瞼下垂は、もともと普通にまぶたが開いていた人が、少しずつまたは急にまぶたが下がってきた状態です。
最も頻度が高いのは後天性の眼瞼下垂であり、その原因は多岐にわたります。
加齢による腱膜性眼瞼下垂
最も多いのが加齢によるものです。上眼瞼挙筋の末端部の腱(挙筋腱膜)が伸びたり緩んだりすることで起こります。いわゆる「年をとって目が小さくなってきた」という状態がこれに当たります。
数年間かけて少しずつ下がってくるのが特徴で、二重の幅が広くなったり三重まぶたになったりすることもあります。
コンタクトレンズによる眼瞼下垂
ハードコンタクトレンズの長期装用者に生じることがあります。コンタクトレンズの着脱時にまぶたを引っ張ることで、挙筋腱膜が伸びてしまうのです。
最近ではコンタクト装用者が増加しており、比較的若い年齢でも眼瞼下垂が起こるケースが増えています。
眼科手術後の眼瞼下垂
白内障手術、緑内障手術、硝子体手術などの内眼手術の既往がある方にも生じることがあります。手術の際の器具操作や炎症などが影響すると考えられています。
見逃せない病気との関係・・・神経や筋肉の疾患
眼瞼下垂の中には、重大な病気のサインとなっているケースがあります。 特に急にまぶたが下がった場合や、他の症状を伴う場合は注意が必要です。
動眼神経麻痺による眼瞼下垂
ある日急にまぶたが下がった場合、脳梗塞、脳動脈瘤、糖尿病などによる動眼神経麻痺が疑われます。
動眼神経は上眼瞼挙筋を支配する神経であり、この神経に問題が生じると眼瞼下垂が起こります。複視(ものが二重に見える)を伴うこともあり、急いで対応が必要な状態です。CTやMRIでの頭蓋内の検査や血液検査が必要となります。
重症筋無力症による眼瞼下垂
重症筋無力症は自己免疫疾患の一つで、神経と筋肉の間のトラブルにより起こります。
特徴的なのは、朝は普通にまぶたが上がっているのに夕方になると開かなくなるという日内変動です。
眼瞼下垂や複視が夕方に悪化するのが典型的な症状で、血液検査で診断が可能です。適切な治療により症状の改善が期待できます。
ホルネル症候群による眼瞼下垂
肺癌などに伴う交感神経麻痺により起こるホルネル症候群でも眼瞼下垂が生じます。
ミュラー筋は交感神経支配の筋肉であり、この神経に問題が生じると軽度の眼瞼下垂、瞳孔の縮小、発汗低下などの症状が現れます。原因疾患の検索と治療が重要となります。
筋原性疾患による眼瞼下垂
ミトコンドリアミオパチーや筋強直性ジストロフィーなど、筋肉自体に問題がある疾患でも眼瞼下垂が起こります。
これらの疾患では眼瞼下垂以外にも全身の筋力低下などの症状を伴うことが多く、専門的な検査と治療が必要です。
出典 日本眼科学会「眼瞼下垂」 より作成
眼瞼下垂と間違えやすい状態
一見すると眼瞼下垂のように見えても、実は別の状態である場合があります。 これを「偽眼瞼下垂」と呼びます。
眼瞼皮膚弛緩症
主に加齢により皮膚が余っている状態です。
瞼自体は上がっているのですが、皮膚が被さることによって見えにくくなります。この場合、まぶたを上げる筋肉には問題がないため、余った皮膚を切除するだけで症状が改善することが多くあります。
眉毛下垂
眉毛の位置が下がってくることで、相対的にまぶたが下がって見える状態です。
加齢により前頭部の組織が緩むことで起こります。眉毛の位置を修正することで改善が期待できます。
眼瞼痙攣
まぶたが不随意に閉じてしまう状態で、眼瞼下垂とは異なります。
まぶしさや眼の不快感を伴うことが多く、ボツリヌス注射などの治療が有効です。眼瞼下垂の手術を行っても改善しないため、正確な診断が重要となります。
その他の原因
甲状腺眼症のように片眼の瞼裂開大により、相対的にもう片方の眼が下垂しているように見えることもあります。
また、眼球陥凹や小眼球症なども眼瞼下垂のように見えることがあるため、専門医による正確な診断が必要です。
眼瞼下垂の診断方法
眼瞼下垂の診断には、いくつかの重要な検査があります。
MRD測定
MRD(margin to reflex distance)は、瞼縁から角膜反射までの距離を測定するもので、眼瞼下垂の診断および重症度の指標となります。
正常では4mm程度ですが、眼瞼下垂ではこの値が小さくなります。手術の際の挙筋前転量の決定にも重要な指標です。
挙筋機能検査
上眼瞼挙筋がどれくらい動いているかを測定する検査です。
眉毛の上を押さえておでこの力を使わないようにした状態で、最も下を見たときと最も上を見たときのまぶたのきわの移動距離を測定します。通常は15mm程度ですが、眼瞼下垂の種類によって値が異なります。
腱膜性眼瞼下垂では挙筋そのものの運動は問題ないため、挙筋機能は正常に保たれています。一方、筋肉や神経に問題がある場合は挙筋機能が低下しており、手術方法の選択に重要な情報となります。
瞼裂の形状確認
まぶたの内側から外側のどの部分が下がっているかを確認します。
綺麗なまぶたの形を作るために、どの部分の挙筋前転を行う必要があるかを判断する重要な検査です。
その他の検査
眼瞼痙攣の有無の確認、二重まぶたの状態やまぶたの厚さの確認、既往歴や自覚症状の問診なども重要です。
急にまぶたが下がった場合や複視を伴う場合は、CTやMRIでの頭蓋内の検査、血液検査なども必要となります。
眼瞼下垂の治療方法
眼瞼下垂の治療は、原因や程度によって異なります。
後天性眼瞼下垂の手術
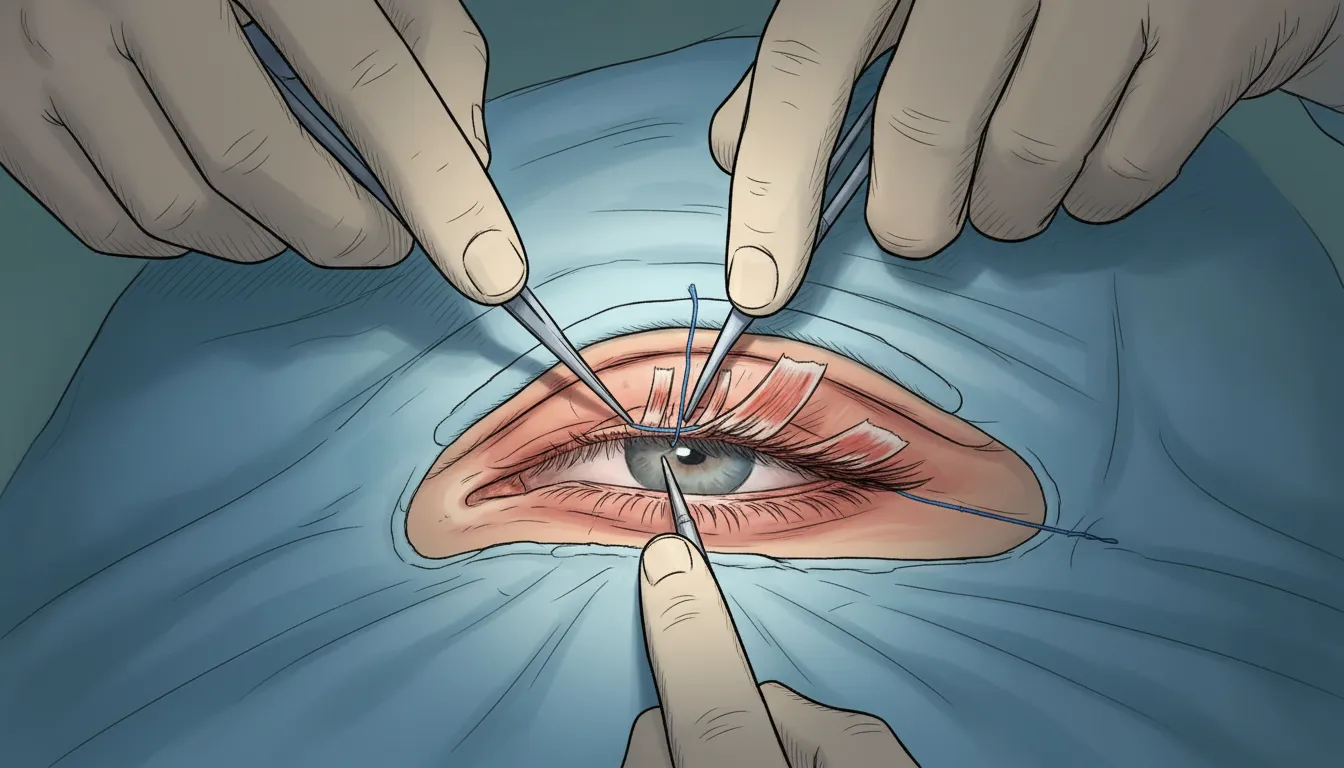
後天性眼瞼下垂の多くは手術による治療が基本となります。
最も一般的なのは「挙筋前転術(腱膜固定術)」です。二重のラインに沿って皮膚を切開し、伸びたり緩んだりした挙筋腱膜を瞼板に再固定する方法です。局所麻酔下で約20~40分程度の手術で、日帰りで行うことができます。
上まぶたの皮膚が弛緩している場合は、「皮膚切除」を組み合わせて行います。必要に応じて両方の方法を組み合わせることで、より自然な目の印象を保つことができます。
先天性眼瞼下垂の手術
先天性眼瞼下垂で挙筋機能が残っている場合は、挙筋前転術を行います。
挙筋機能が非常に弱い場合や全く機能していない場合は、「前頭筋吊り上げ術」という方法を選択します。
これは、おでこの筋肉(前頭筋)の力を借りてまぶたを持ち上げる方法で、筋膜移植などの材料を使用します。
偽眼瞼下垂の治療
眼瞼皮膚弛緩症の場合は、余った皮膚を切除する「眉毛下切除」や「重瞼線切除」が有効です。 まぶたを上げる筋肉に手を加えなくても、皮膚を切除するだけで症状が改善することが多くあります。
術後の経過
手術後は皮下出血や瞼の腫れが目立ちますが、1か月ほどで落ち着きます。
約1週間後に抜糸を行い、洗顔は手術翌日から可能となります。最初の麻酔注射以外は痛みがなく、術後早期から症状の改善を実感できることが多いです。
眼瞼下垂の予防と日常生活での注意点
眼瞼下垂の予防と日常生活での注意点 眼瞼下垂を完全に予防することは難しいですが、進行を遅らせることは可能です。
コンタクトレンズの適切な使用
ハードコンタクトレンズの長期装用は眼瞼下垂のリスクを高めます。
着脱時にまぶたを強く引っ張らないよう注意し、定期的に眼科で検診を受けることが大切です。可能であれば、ソフトコンタクトレンズへの変更も検討してください。
目をこすらない習慣
目を頻繁にこする習慣は、挙筋腱膜を傷める原因となります。
花粉症やアレルギーがある方は、適切な治療を受けて目のかゆみをコントロールすることが重要です。
早期発見・早期受診
まぶたの重さや視界の狭さを感じたら、早めに眼科を受診しましょう。
特に急にまぶたが下がった場合や、複視などの他の症状を伴う場合は、重大な病気のサインである可能性があるため、すぐに受診が必要です。
定期的な眼科検診
加齢とともに眼瞼下垂のリスクは高まります。
定期的に眼科で検診を受けることで、早期発見・早期治療につながります。白内障や緑内障などの他の眼疾患の早期発見にも役立ちます。
まとめ
眼瞼下垂は、まぶたが下がって視界が狭くなる状態で、加齢だけでなく様々な原因があります。
最も多いのは加齢による腱膜性眼瞼下垂ですが、コンタクトレンズの長期装用、眼科手術後、さらには脳梗塞や脳動脈瘤による動眼神経麻痺、重症筋無力症、ホルネル症候群など、重大な病気のサインとなっていることもあります。
特に急にまぶたが下がった場合や、複視などの他の症状を伴う場合は、すぐに医療機関を受診することが重要です。
眼瞼下垂は視界の障害だけでなく、頭痛や肩こりの原因となることもあり、日常生活の質を大きく低下させます。適切な診断と治療により、多くの場合で症状の改善が期待できます。
まぶたの重さや視界の狭さを感じたら、放置せずに眼科専門医に相談しましょう。
梅の木眼科クリニックでは、眼瞼下垂症の診断から治療まで、経験豊富な眼科専門医が丁寧に対応いたします。後天性眼瞼下垂で機能障害を生じている方を対象に、患者様一人ひとりの状態に合わせた最適な治療を提供しております。
日帰り手術にも対応しており、自然な目の印象を保つことを心がけた手術を行っています。
眼瞼下垂でお悩みの方は、ぜひ一度ご相談ください。詳しくは梅の木眼科 眼瞼下垂症のページをご覧ください。
【著者情報】熊谷悠太
日本眼科学会認定眼科専門医
2003年 聖マリアンナ医科大学医学部卒業、聖マリアンナ医科大学病院眼科学教室入局
2009年 聖マリアンナ医科大学大学院博士課程修了、桜ヶ丘中央病院眼科部長
2016年 聖マリアンナ医科大学横浜市西部病院眼科主任医長
2019年 梅の木眼科クリニック開院